La prise en charge de l'obésité par les équipes de l'AP-HP
Mis à jour le 03/06/2026
L'obésité est un problème de santé publique mondial. L'Organisation mondiale de la Santé estime que le nombre d'adultes en situation d’obésité (IMC ≥ 30 kg/m2) s'élève à plus de 650 millions, soit environ 13% de la population adulte mondiale, et que 1,9 milliard de personnes sont en surpoids (IMC ≥ 25 kg/m 2 ). L'Assistance Publique - Hôpitaux de Paris propose une prise en charge adaptée et accessible pour les personnes en situation d'obésité sévère ou complexe.

Près d’un Français sur deux concerné par l’obésité et le surpoids
Selon l’étude soutenue par la Ligue contre l’obésité publiée en février 2023 dans Journal of Clinical Medicine, 17 % des adultes Français (6 millions) sont en situation d’obésité dont 5% avec une obésité de grade 2 (IMC ≥ 35kg/m²).
La prévalence de l’obésité varie avec l’âge et le sexe, les femmes sont plus touchées que les hommes, et son augmentation est plus forte chez les jeunes dans la tranche d'âge 18-25 ans, notamment en ce qui concerne l'obésité sévère et complexe. La prévalence est plus élevée dans la partie nord de la France où elle dépasse 20 % dans certains départements, ainsi que dans les DROM, sauf à La Réunion.
Le surpoids et l’obésité sont souvent plus fréquents chez les personnes faisant partie des catégories sociales les moins favorisées, une tendance qui s'est accentuée au cours de ces dernières années.
Bon à savoir
L’IMC est calculée en divisant le poids (en kg) par le carré de la taille (en mètre) : IMC = Poids (kg) / taille (m)²
IMC | Classification de l'OMS |
Moins de 16,5 | Dénutrition |
Entre 16,5 et 18,5 | Maigreur |
Entre 18,5 et 25 | Valeur de référence |
Entre 25 et 30 | Surpoids |
Entre 30 et 35 | Obésité modérée |
Entre 35 et 40 | Obésité sévère |
Au-delà de 40 | Obésité massive |
L’obésité, une maladie chronique et complexe
L’obésité n’est pas un problème cosmétique mais une maladie chronique, complexe, associée à de nombreuses comorbidités et à une mortalité élevée. Cependant, il existe une forte méconnaissance de sa physiopathologie de la part des soignants, ce qui altère sa prise en charge. De plus, les personnes en surpoids ou en situation d'obésité sont confrontées à différentes formes de stigmatisation avec un retentissement important sur le plan psychologique et socioprofessionnel.
L’obésité augmente le risque de maladies cardiovasculaires (première cause de décès dans le monde), de diabète de type 2, de NASH, de certains cancers (colon, sein…), de troubles musculo-squelettiques. L'obésité peut ainsi être vue comme « la porte d’entrée » des maladies chroniques les plus fréquentes aujourd’hui.
Durant l'épidémie de Covid-19, l'obésité s'est révélé être un facteur de risque, multipliant par deux les risques d'admission en réanimation et multipliant par deux à trois, les risques de décès. En 2020, près de la moitié des patients atteints de la covid-19 admis en réanimation étaient en situation d'obésité. Dans ce contexte, le diabète et l'obésité sévère sont apparus comme des facteurs de morbi-mortalité conduisant à la publication de recommandations à l'échelle nationale.
Un plan ministériel dédié : la feuille de route Obésité
Afin d’apporter des réponses adaptées aux personnes sévèrement atteintes par l’obésité, 37 Centres Spécialisés Obésité (CSO) ont été labellisés par le ministère de la Santé dès 2012. Ils ont pour mission de développer la prise en charge de l'obésité sévère (filière médecine, chirurgie, pédiatrie) et d'animer la filière territoriale avec la médecine de ville.
L’amélioration de la prise en charge de l’obésité fait également l’objet d’un plan ministériel dédié, la Feuille de route Prise en charge de l'obésité 2019-2022 pilotée par la Direction générale de l'offre de soins (DGOS), la Direction générale de la santé (DGS), la Caisse nationale d'assurance maladie (CNAM). Elle met l'accent sur le renforcement du rôle des Centres Spécialisés Obésité (CSO, quatre en Île-de-France dont trois à l’AP-HP) dans l’organisation des parcours patients personnalisés et de proximité, les missions de recours pour les obésités les plus complexes, la régulation de la chirurgie bariatrique, le développement de la formation et de l'information et le soutien à l'innovation et la recherche.
Les médecins référents des CSO de l’AP-HP sont fortement impliqués dans l’élaboration et le pilotage de ces plans impliquant également les représentants des patients. Une prochaine (re)labellisation des CSO est à venir, sur la base d’un cahier des charges, renforçant leur place dans le parcours de soins, et selon les nouvelles recommandations sur l’obésité de l'adulte publiées en 2022 par la Haute autorité de santé (HAS) et le parcours de soin publié en 2023 (recommandations obésité adulte 2022 et parcours 2023).
La prise en charge de l’obésité à Paris et en Île-de-France
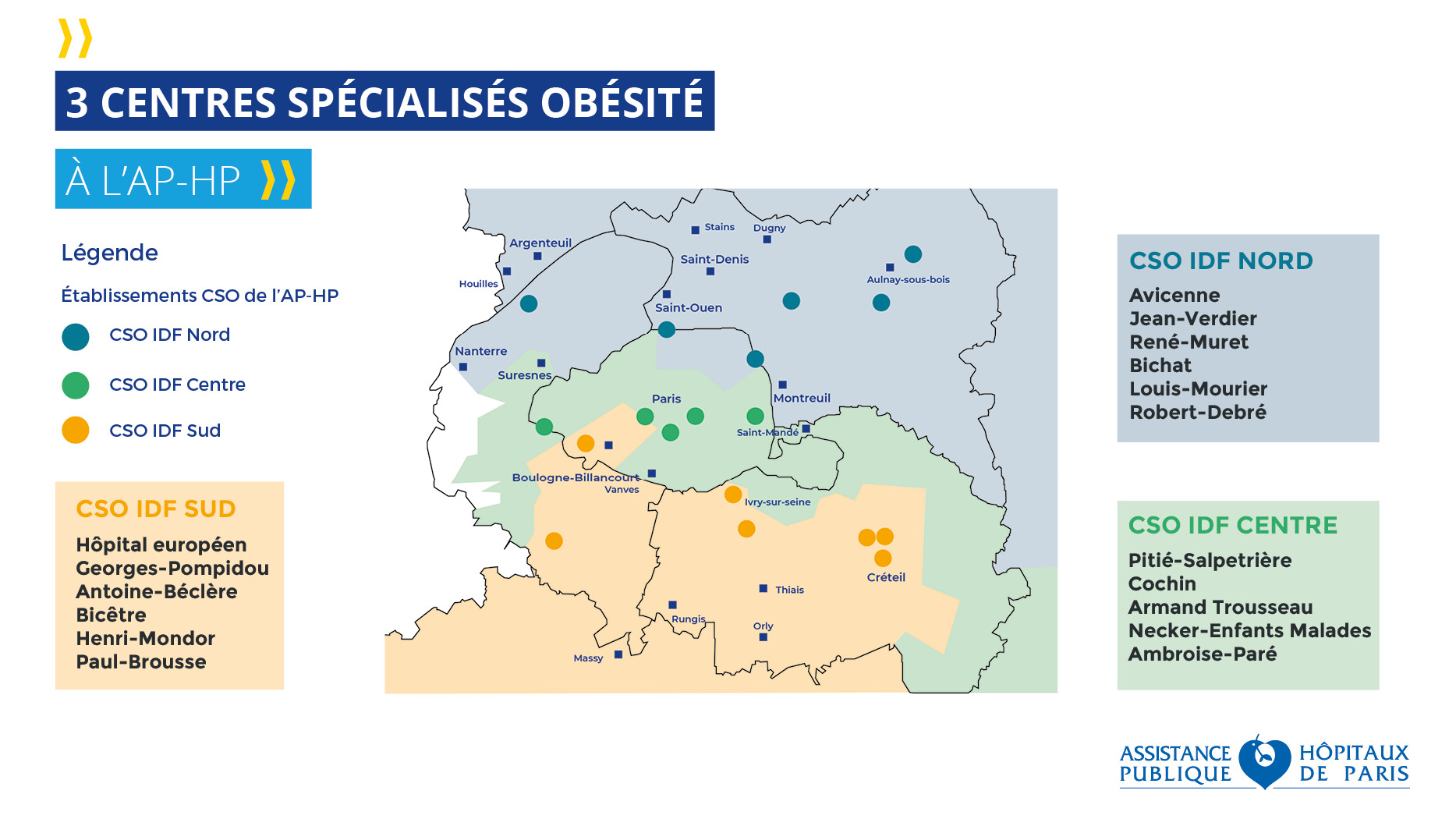
La prise en charge est dite de 3eme recours, elle concerne les cas d'obésité sévère et complexe dans des parcours de soin qui sont structurés, lisibles et accessibles. Trois centres spécialisés obésité (CSO), cinq centres de référence Prader Willi et deux centres de soins de suite et de réadaptation prennent en charge ces patients.
Les centres spécialisés obésité de l'AP-HP :
- CSO IDF Nord : Hôpitaux Avicenne, Jean-Verdier, Bichat, Louis-Mourier, Robert-Debré, René-Muret. Référent médical : Pr. Jean-Claude Carel à l'hôpital Robert-Debré;
- CSO IDF Centre : Hôpitaux Pitié-Salpetrière, Ambroise-Paré, Cochin (Maison des adolescents), Trousseau, Necker-Enfants malades. Référent médical : Pr. Jean-Michel Oppert à l'hôpital de la Pitié-Salpêtrière;
- CSO IDF Sud : Hôpital européen Georges-Pompidou, hôpitaux Antoine-Béclère, Bicêtre, Paul-Brousse, Henri-Mondor. Référent médical : Pr Sébastien Czernichow à l’Hôpital européen Georges-Pompidou.
Les centres de référence maladies rares
Les 5 centres de référence maladies rares prennent en charge les patients avec un syndrome de Prader-Willi et autres syndromes avec troubles du comportement alimentaire (TCA) : Hôpital de la Pitié-Salpêtrière, hôpital Marin à Hendaye pour les adultes et Hôpitaux Trousseau, Necker- Enfants Malades et Robert-Debré pour les enfants.
Les centres de soins de suite et de réadaptation à Berck et Hendaye
Les 2 centres de soins de suite et de réadaptation (SSR) Hôpital Maritime de Berck et Hôpital Marin de Hendaye sont rattachés au CSO IDF Centre.
Plus de 44 000 patients en situation d'obésité ont été pris en charge à l’AP-HP en 2021, toutes spécialités et tous types de séjours (hospitalisation complète, hôpital de jour) confondus. Dans les hôpitaux dans lesquels se situe un CSO, 27 700 patients ont été pris en charge dont 77% de nouveaux patients.
Plus de 1 200 actes de chirurgie bariatrique ont été réalisés dans les CSO de l’AP-HP. Il est estimé qu'à ce jour plus de 700 000 personnes ont été opérées de chirurgie bariatrique en France. Selon les données de la CNAM (Caisse nationale d’assurance maladie) près de 50% des patients n’ont plus de suivi à 5 ans après l’acte chirurgical.
Dans les maternités, 11% des accouchements concernent des femmes en situation d'obésité ; celle de l'hôpital de la Pitié-Salpêtrière accueille la quasi-totalité des femmes avec une obésité morbide (IMC ≥ 50 kg/m2).
Les CSO dispensent également des séances d’éducation thérapeutique du patient (ETP): il existe 16 programmes d’ETP sur la thématique de l’obésité dont 6 programmes dédiés aux enfants/adolescents de moins de 16 ans.
Pour les transports en urgence, 4 SAMU bariatriques opérationnels, financés par la DGOS dans le cadre du Plan Obésité, sont basés dans les SAMU 75, 92, 93 et 94, et à disposition de la région.
En ce qui concerne la recherche, les services des CSO sont impliqués dans de très nombreux Programmes Hospitaliers de Recherche Clinique , Programmes de Recherche sur la Performance du système de soins, Programmes Hospitaliers de Recherche infirmière et paramédicale, auprès de l'Agence nationale de recherche et dans des projets européens, ainsi qu’en tant qu'investigateurs principaux de protocoles industriels. Par ailleurs, ils sont fortement impliqués dans le réseau national de recherche (FORCE) sur l’obésité soutenu par le réseau French Clinical Research Infrastructure Network.
Parcours patients expérimentaux
L’article 51 de la loi de financement de la sécurité sociale de 2018 a introduit un dispositif permettant d’expérimenter de nouvelles organisations en santé reposant sur des modes de financement inédits. L’AP-HP participe à deux expérimentations en cours :
L’article 51 national « OBEPEDIA » porte sur la prise en charge des enfants et adolescents atteints d’obésité sévère et/ou complexe. La prise en charge des patients implique un CSO et une équipe de proximité territoriale de ville, en lien avec les acteurs sociaux et médico-sociaux concernées notamment l’école, les collectivités territoriales. Elle est mise en œuvre dans les CSO des hôpitaux Trousseau et Robert-Debré et 28 patients ont été inclus en 2022.
L’article 51 « OBEPAR » associe les 4 CSO d’Île-de-France pour améliorer le suivi dans le temps des patients bénéficiant d’une chirurgie de l’obésité. Les inclusions ont démarré au début de l’année 2023.
Des progrès thérapeutiques importants
Au cours des cinq dernières années, des progrès thérapeutiques importants ont permis de développer une nouvelle génération de médicaments pour lutter contre l’obésité. En particulier, les analogues du GLP-1, actuellement disponibles, donnent des résultats prometteurs. Ils sont associés à des pertes de poids de plus de 10 % du poids total chez plus de deux tiers des participants aux essais cliniques. Des combinaisons avec d’autres molécules (GIP, …) sont en développement. Des données d’efficacité à long terme, notamment cardiovasculaires sont attendues mi 2024 afin d’aller vers un remboursement et/ou une mise sur le marché de ces traitements. Ces progrès concernent aussi un nouveau traitement ciblé pour les obésités génétiques rares et très sévères qui débutent dans l’enfance. Des travaux supplémentaires seront nécessaires pour déterminer les stratégies de traitement optimales spécifiques aux patients, y compris des combinaisons d’interventions (mode de vie, médicaments, interventions chirurgicales endoscopiques et bariatriques).

